がんの検査や治療をする際、「腫瘍マーカー」というものが出てきます。
体内に腫瘍があるかの指標とされ、がんの早期発見や術後の経過観察で利用されます。
血液検査の数値が、上がったり下がったりしたことに喜んだり不安になったりして、医師から「この程度は誤差です」と、たしなめられてしまうこともしばしば。
そんな腫瘍マーカーについて、そもそも何なのか?という話と、検査数値は「アテになるのか?」をまとめました。
私が大腸がん(直腸がん ステージ3a)の治療の中で、腫瘍マーカーの数値がどう変化したのかを元に、アテになるかを判断します。
私は、2017年に大腸がん(直腸がん ステージ3a)になり、手術や抗がん剤治療を受けました。
現在は経過観察中です。
治療や経過観察の中で行われた採血では腫瘍マーカー検査も行っており、その結果を逐一もらってきたので、記事内の数値は私の検査結果に基づいたものです。
「一般的に〜です」という情報ではない、実体験を元にした生の声となります。
私のプロフィールや大腸がん闘病の概要は下記記事にまとめていますので、興味あればご覧ください。
■腫瘍マーカーとは?
まず、腫瘍マーカーとは端的に何かというと
腫瘍があると、体内(血中)に増えてくる成分
のことです。
私は、デンプンにかけると反応するヨウ素液みたいに、腫瘍に反応する何かの薬かと思っていましたが、違いました…。
大きな腫瘍があると腫瘍が無い場合と比べ、血中に特有のたんぱく質や酵素、ホルモンなどが増えてきます。
これを腫瘍マーカーと呼び、体内にがんがある目印として利用します。
腫瘍自体から出てくるものや、腫瘍ができると周囲の組織が出すものなど様々で、腫瘍が大きくなるほど腫瘍マーカーの数値は高くなります。
腫瘍マーカーは健康であっても微量ながら血液中に存在しますので、基準値を大幅に超えなければ問題ありません。
太ると血中にコレステロールが増えることとをイメージすると分かりやすいです。
■腫瘍マーカーの検査方法は主に血液検査
基本的には、腫瘍マーカーは血液検査により調べます。
検査結果が出るまで、そう時間はかからないようで、私が通う病院では診察前に採血を行って、その結果を見ながらの診察を受けますが、採血の1時間後ぐらいには検査結果が出ています。
マーカーの種類によっては時間がかかるのかもしれませんが、私が検査している「CEA」と「CA19-9」については、通常の血液検査の中で検査可能のようです。
■腫瘍マーカーは色々ある
腫瘍マーカーには色々あり、腫瘍のある位置によって出てくるものが異なります。
たとえば、大腸がん・胃がん・胆道がん・膵臓がんなどでは「CEA」という抗原が増えてきますし、前立腺がんになると「PSA」という腫瘍マーカーが血中に増えます。
がんの位置に対応して増えてくる腫瘍マーカーは次のような感じです。
| 腫瘍マーカー | 食道がん | 肺がん | 肝細胞がん | 胆道がん | 前立腺がん | 乳がん | 胃がん | 膵がん | 大腸がん | 子宮がん | 卵巣がん |
|---|---|---|---|---|---|---|---|---|---|---|---|
| SCC | ○ | ○ | ○ | ||||||||
| CA-125 | ○ | ○ | ○ | ○ | ○ | ||||||
| CEA | ○ | ○ | ○ | ○ | ○ | ○ | |||||
| SLX | ○ | ○ | ○ | ||||||||
| AFP | ○ | ||||||||||
| PIVKA-Ⅱ | ○ | ||||||||||
| CA19-9 | ○ | ○ | ○ | ○ | |||||||
| PSA | ○ | ||||||||||
| CA-15-3 | ○ | ||||||||||
| STN | ○ | ○ | ○ | ○ | |||||||
| βHCG | ○ | ○ |
腫瘍は、定着している場所によって異なる腫瘍マーカーを増やします。
大腸がんなら、CEA・CA19-9・STNが増えるといった具合。
増えている腫瘍マーカーに対応する臓器を注意深く調べることで、効率よく病気の発見ができますし、医療負担も少なくて済みます。
余談ですが、担当医に片っ端から調べたいと言ったら、「そんなことをしたら医療保険が破綻するのでダメです」と言われました…。
■精度は「陽性率」×「偽陽性」×「偽陰性」
腫瘍マーカーの精度は?というと3つの要素が絡みます。
陽性率 … 検出率
偽陽性 … 腫瘍が無いのに陽性(異常値が出る)
偽陰性 … 腫瘍があるのに陰性(基準値内)
・陽性率
言い換えると検出率といいましょうか。
腫瘍が成長してくるとマーカー値も上がってくるのですが、腫瘍が小さいうちは腫瘍マーカー値があまり上がりません。
つまり、異常を検出できません。
陽性率は腫瘍マーカーごとに異なり、前立腺がんの指標となる「PSA」というマーカーは、結構精度が高いようですが、「CEA」で7割程度、「CA19-9」で6割程度のようです。
・偽陽性
腫瘍マーカー値が異常値(陽性)となっても、原因が腫瘍じゃない場合があり、これを「偽陽性」といいます。
具体的には、
喫煙者や妊婦では「CEA」が高くなったり、糖尿病の方は「CA19-9」が増えたりします。
なので、禁煙によりCEA値が下がるようであれば、原因は腫瘍ではない可能性があります。
また、CEA値の基準値は5以下ですが、基準を超えても喫煙していて10程度であれば、腫瘍ではなく喫煙が原因で数値が上がっている。20以上なら腫瘍の可能性が高いなど、偽陽性かを判断する指標もあります。
・偽陰性
逆に腫瘍があるのに腫瘍マーカーの値に異常値が出ないものです。
ほとんどの腫瘍マーカーで、ステージ4と最も進んだ状態のがんの人を調べても100%の人が陽性とはなりません。
実際私の場合も、手術直前の一番腫瘍が大きくなった状態でも、CEAは全然上がりませんでした。
腫瘍マーカーの値が高いからと言って、腫瘍が確実にあるとは言えない。
基準値でも腫瘍が無いとも言えない。
でも、極端に数値が高い場合は腫瘍がある確率が非常に高いと考えられる。
腫瘍マーカーって、そんな感じの指標なんですね。
■本題:腫瘍マーカーはアテになるのか?【私の大腸がん治療2年分の検査数値を添えて】
さて本題。
アテになるのか?ですが、私の検査数値を見てご判断ください。
・私の時系列の腫瘍マーカー値
私は大腸がん(直腸がん ステージ3a)でしたので、消化器系がんの腫瘍マーカーとなる「CEA(癌胎児性抗原)」と「CA19-9(糖鎖抗原19-9)」の2つを継続的に検査しています。
初回の血液検査は2017年6月で、入院前に毎日下血を繰り返していた頃の数値です。
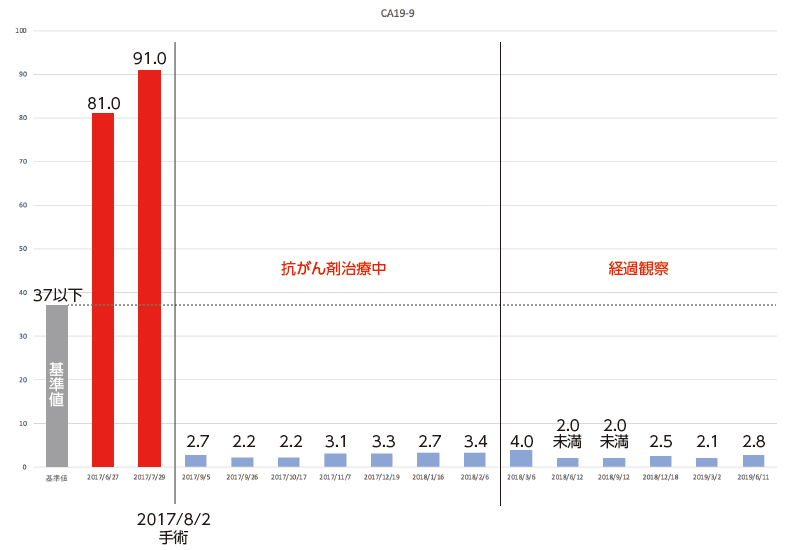
CA19-9の値は、手術前は基準値の2倍以上でしたが、手術をした2017年8月以降は基準の1/10以下を維持しています。
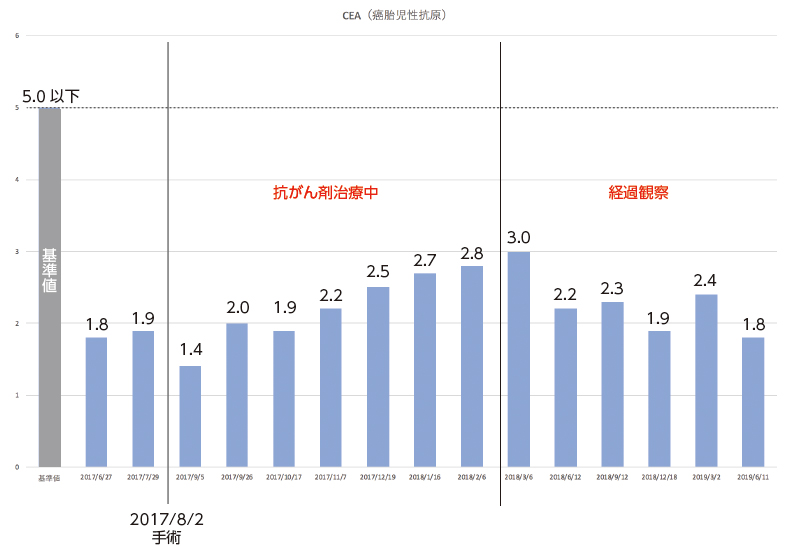
CEA(癌胎児性抗原)の値は、術前術後を通して基準値を上回ることはありませんでした。
数値が高いはずの腫瘍がある時期よりも、切除後の抗がん剤治療中のが微妙に上がっている状態です。
腫瘍が原因で高くなった腫瘍マーカーの動きとしては、CA19-9の変化が分かりやすいです。
検査数値を見て分かる通り、入院前は基準値の倍以上あったCA19-9値は、術後に一発で基準値へ下がっていました。
それだけ見ると、腫瘍マーカー検査は優秀な指標という感じですが、同じく消化器系のがんで発生するというCEAは、腫瘍がある時でも数値は上がらず、むしろ腫瘍が無い時のが高い値になりました。
ステージ3という結構進んだ大腸がんなのに、CEAだけ見ると、いわゆる「偽陰性」。
アテになりません。
改めて個人差が大きい指標なのかなというのが実感です。
ただ、時系列で観察していることで、私は大腸がんがある時期はCA19-9が高いことが分かりましたので、再発の有無を判断するのに非常に有用だとも言えます。
■結論:腫瘍マーカーは、それなりにアテになると思う
そもそも腫瘍マーカー検査は、がんを早期発見するための技術ではなく、治療の効果測定や術後の経過観察を目的に進んできた技術だそうです。
そのため、腫瘍マーカーは、「がんを発見する」という用途においては、あまり精度が良くない検査のようです。
健康診断で腫瘍マーカーの有料オプションがあったりしますが、私が手術前の健康診断で「CEA」のオプションを選び、調べていたとしても正常値となるので、がんは発見はできません。
むしろ「がんではない」と安心してしまい、病気を進行させることにもなりかねません。
つまり、早期発見に応用はできるものの、無条件に信じられる検査ではないということ。
しかし、腫瘍マーカーが非常に高いときに、進行したがんが見つかるのは良くあるケースなのだそうで、基準値を大幅に超えている場合は、結構アテになるようです。
実際、私のCA19-9値は基準値の2倍以上あり、術後は基準値に戻りました。
なので、
- 複数の腫瘍マーカーを組み合わせて調べた方がいい
- 個人差が大きいので定期的に観察し、自分の体質や基準値を見極めた方がいい
というあたりをふまえて参考にすべき という感じです。